| Dictionnaire médical |
Abrév Abréviations G Gala Galact Gamm Gamma Gamo Gamé Gamét Gang Gasp Gast Gastr Gaug Gaz Gazo Gel Gelé Geno Genu Genè Germ Gest Gingiv Gira Glan Gli Glia Glio Glob Glomér Glos Gloss Gluc Glyc Goit Gon Gona Goni Gono Grac Gracil Grad Gram Gran Granul Grap Gref Greffe Gril Grip Gripp Gros Gymn Gyn Gyna Gync Gyno Gyné Gyra Gyru Gène Gèno Géla Géli Gélo Gélu Géme Gén Géni Géno Géné Géri Géro
| Glande reproductrice mâle | |
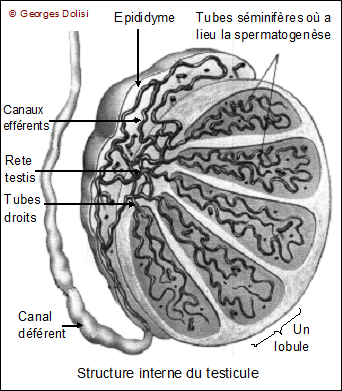
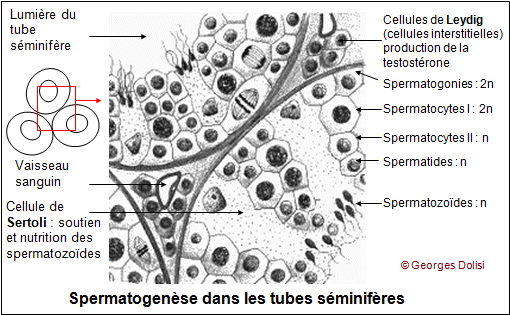
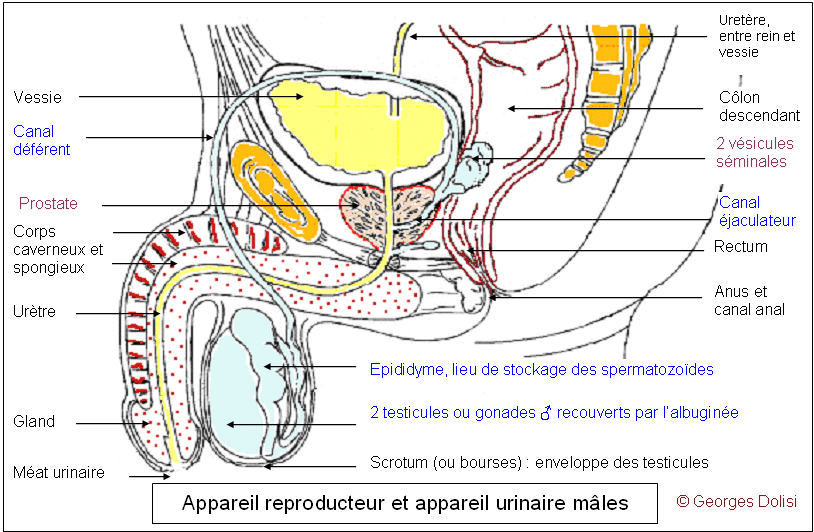
| Médecine de la reproduction, endocrinologie et métabolismes, anatomie N. f. * glande : du latin glandula, de glans, glandis, gland ; en médecine, une glande est un organe destiné à élaborer certaines substances à lextérieur du corps ou dans le milieu intérieur ; * sexuelle : du latin sexus, sexualis {sex(o)-, -sexuel}, relatif aux sexes mâle et femelle, à la sexualité et à la reproduction. Les glandes sexuelles sont essentiellement constituées des testicules chez l'homme (glandes sexuelles mâles ou masculines) et des ovaires chez la femme (glandes sexuelles féminines ou femelles). Les testicules : * testo : du latin testis [test(o)-], glande mâle qui produit les spermatozoïdes et les hormones ; * cule : du latin -culus, a, um [-cule], suffixe diminutif. Glande reproductrice mâle, le testicule est une glande paire (il y en a deux), de forme ovoïde et mesurant 4 à 5 cm dans son grand axe. Il se forme chez l'embryon dans la cavité abdominale et, juste avant la naissance, descend dans le scrotum par le canal inguinal (sinon, il y a cryptorchidie et stérilité à la puberté). Cette sortie du corps permet une légère baisse de la température et est nécessaire pour que la spermatogenèse se fasse dans de bonnes conditions. L'observation détaillée du testicule montre nettement une double structure, chacune d'elles ayant un rôle bien précis. * Des tubes séminifères pelotonnés, très fins et longs de 40 cm à 1 mètre, dans lesquels se produit la spermatogenèse. On y observe des cellules germinales (spermatozoïdes à différents stades) et des cellules de Sertoli qui ont comme fonctions essentielles de nourrir les spermatozoïdes, de coordonner la spermatogenèse et de sécréter une hormone : l'inhibine. Ces tubes séminifères sont regroupés en lobules (200 à 300 par testicule) séparés par des cloisons conjonctives. Les cellules reproductrices sont d'abord des spermatogonies à 2n chromosomes (cellules diploïdes), puis subissent plusieurs transformations (méiose, spermatogenèse) qui les amènent au stade de spermatozoïdes à n chromosomes (cellules haploïde). * Entre les tubes, des cellules interstitielles ou cellules de Leydig, qui sécrètent l'hormone mâle : la testostérone. Les ovaires : * ovaire : du latin ovarium, de ovum [ovari(o)], uf, relatif à lovaire. L'ovaire est l'une des deux gonades féminines. D'une taille moyenne de 6 x 3 cm, il a une forme ovalaire et se situe contre le pavillon de la trompe de Fallope (qui a pour rôle de capter les ovocyte II (ou ovules). Son rôle est la maturation des gamètes femelles dans des structures qui évoluent en même temps : les follicules, et son fonctionnement est cyclique, sous la dépendance d'hormones hypophysaires : la FSH ou hormone stimulant les follicules et la LH, hormone lutéinisante. Chez l'homme, on distingue aussi des glandes sexuelles secondaires : la prostate, glandes de Cooper (voir en haut de page) et les vésicules séminales. La prostate : * prostate : du grec prostatês [prostat(o)-], qui se tient en avant - relatif à la prostate, corps glanduleux propre au sexe masculin et qui entoure le col vésical et une partie de lurètre. La prostate est une glande unique, qui n'existe que chez les hommes. Elle est située immédiatement sous la vessie dont elle entoure complètement le col, ainsi que la partie supérieure de l'urètre. Elle est formée de 3 lobes : deux lobes latéraux et un lobe médian ; sa partie sécrétrice (le liquide prostatique intervient dans la composition du sperme) est reliée à l'urètre par des canaux excréteurs. A partir d'un certain âge, elle a tendance à s'hypertrophier, provoquant une sténose de l'urètre et des difficultés lors de la miction. Les vésicules séminales : * vésico : du latin vesica (ou vessica) [vésic(o)-, -vésical], poche abdominale dans laquelle saccumule lurine ; * ule : du latin ulus, a, um [-ule], suffixe diminutif ; * séminale : du latin seminalis, de semen [sémin(o)-, -séminal], semence. La vésicule séminale est une glande allongée, située chez l'homme en arrière de la vessie et de la prostate et qui participe à la formation du sperme. Au nombre de deux, elles se prolongent par des canaux excréteurs qui débouchent dans les canaux déférents, lesquels conduisent le sperme des épididymes à la base de la prostate). Les sécrétions des vésicules séminales représentent environ les deux tiers du volume du sperme et contiennent une importante quantité de fructose (c'est un sucre ou glucide) qui sert de source d'énergie pour les spermatozoïdes, avant qu'ils ne traversent la glaire du col et se retrouvent dans l'utérus où ils trouveront d'autres "carburants". Du fait de son activité, le spermatozoïde est une cellule grande consommatrice d'énergie et paradoxalement dépourvue de réserves. Elle doit donc trouver cette énergie dans son milieu qui est le liquide séminal. Au moment de l'éjaculation, ces deux vésicules séminales se contractent et éjectent leur contenu dans les canaux déférents où ils se mélangent aux spermatozoïdes et au liquide prostatique pour former le sperme. Les principales pathologies rencontrées au niveau des vésicules séminales sont l'infection, l'hémospermie qui est la présence de sang dans le sperme, due à des saignements des muqueuses des vésicules, l'obturation ou occlusion qui provoque une hypertrophie des vésicules et, plus exceptionnellement la présence d'une tumeur. Compte tenu du rôle important du liquide séminal, il va de soi que toutes ces pathologies peuvent entraîner une baisse plus ou moins importante de la fertilité, voire une stérilité. Le rôle des vésicules séminales, comme d'ailleurs celui des autres glandes qui fabriquent le sperme (testicules, prostate) peut être mis ici en relation avec la recherche d'une éventuelle azoospermie. Il s'agit d'une production insuffisante ou inexistante de spermatozoïdes, pour expliquer une stérilité masculine. La recherche en médecine biologique consiste en 2 examens espacés de 3 mois (car il faut 73 jours pour fabriquer un spermatozoïde - c'est la spermatogenèse) au cours desquels le sperme du patient (obtenu par masturbation) est d'abord centrifugé pour en isoler les éventuels spermatozoïdes. (S'il y en a, même très peu, on peut alors envisager une ICSI - voir cette abréviation). Puis viennent les analyses moléculaires, essentiellement au nombre de 2 ou 3 : * le dosage du fructose pour estimer l'état de fonctionnement (ou parfois l'absence ou ABCD : agénésie bilatérale des canaux déférents) des vésicules séminales et souvent des canaux déférents * le dosage de l'alpha-glucosidase et de la carnitine qui sont produites par les épididymes * parfois citrate, phosphatases acides et zinc, fabriqués par la prostate et qui sont importants pour la qualité fécondante du sperme. Une baisse importante de l'une ou l'autre de ces molécules traduit souvent une sténose des canaux excréteurs. Une page intéressante sur le spermogramme (on dit aussi spermocytogramme quand on évalue toutes les cellules présentes dans le sperme) : http://www.imr-marseille.com/spermogramme.htm et http://www.aly-abbara.com/livre_gyn_obs/termes/sperme.html Autre rôle non négligeable des vésicules séminales : elles fabriquent des prostaglandines qui se retrouvent donc dans le sperme puis dans les voies génitales féminines. Ces PG ont pour rôle de provoquer des contractions des muscles de l'utérus qui favorisent ainsi la progression des spermatozoïdes vers l'entrée des trompes.
© Georges Dolisi | |
| < vers le menu principal | Politique de confidentialité | App Privacy Policy | Contact | ^ haut de la page |
| © 2006, 2020 Medicopedia | Powered by JIMaroc |